Obesidad y COVID-19: las dos pandemias que preocupan a los expertos

Decenas de estudios internacionales alertan que el sobrepeso y la obesidad son factores de doble riesgo para las personas que se contagian de coronavirus. Expertos analizan las causas y consecuencias.
La obesidad fue incorporada como enfermedad en 1950, según la Clasificación Internacional de Enfermedades y si bien no ha sido abordada como tal en la mayoría de las ocasiones, en la actualidad constituye una epidemia en casi todos los países, con el peligro de mayor riesgo en quienes la sufren frente a la pandemia del COVID-19.
En el contexto de la actual pandemia de SARS-CoV-2, diversos estudios también han demostrado el vínculo entre la obesidad y un mayor riesgo de sufrir las formas severas de la enfermedad producida por el virus.
Estudios científicos alertaron que el 30% de las hospitalizaciones por COVID-19 fueron en personas con obesidad. Además otra investigación, demostró que las personas con sobrepeso tienen un 46% más de riesgo de contraer coronavirus y también tienen mayor riesgo de desarrollar cuadros graves de COVID-19, con 113% más de posibilidades de ser hospitalizados, 74% más de riesgo de ser internados en unidades de Terapia Intensiva. Pero lo más preocupante es que en los pacientes con obesidad y COVID-19 se registra un 48% más riesgo de muerte que en las personas sanas que se infectaron con el coronavirus.
“Casi desde el inicio de esta pandemia se empezó a observar a nivel global que el hecho de presentar obesidad o sobrepeso significativo estaba asociado con un peor pronóstico en caso de contraer COVID-19. Desde un punto de vista mecánico es fácil comprender que el aumento de grasa abdominal puede comprimir al diafragma, un músculo importante en el proceso de la respiración y restringir la oxigenación pulmonar. Si a esto le asociamos una neumonía en ambos pulmones, como suele verse en esta infección viral, el resultado es una bomba de tiempo”, explicó a Infobae el doctor Mario Boskis (MN 74002), cardiólogo miembro de la Sociedad Argentina de Cardiología y del Colegio Americano del Corazón.
“Asimismo, si consideramos que la obesidad también es capaz de generar menor respuesta de anticuerpos ante una infección debido a que se infiltran órganos que participan en la respuesta inmune con células adiposas, como ser la medula o sea o el bazo, y por otra parte que estas células producen un estado de inflamación crónica en el organismo por liberación de sustancias tóxicas llamadas citoquinas que debilitan tejidos y órganos, podemos entender el peor pronóstico cuando esa persona contrae COVID, ya que el virus del SARS-CoV2 por sí mismo es capaz de generar como respuesta en el organismo humano una mayor inflamación con el consecuente incremento del deterioro del cuadro clínico”, precisó el Boskis, director general del Instituto Cardiovascular San Isidro (ICSI) del Sanatorio Las Lomas.
Y completó: “Tenemos estadísticas como las publicadas por el Centro de Control de Enfermedades de Estados Unidos (CDC) recientemente, en las que encuentran que individuos con obesidad significativa, o sea un Índice de masa corporal de 45 o mayor, presentaban el doble de posibilidades de requerir un respirador o tenían un 33% más de riesgo de ser internados o 66% de mortalidad en caso de COVID, que un individuo con un peso normal. Un peso corporal más bajo, traducido en un BMI de 30 a 35, disminuía el riesgo pero no lo anulaba, ya que hasta un 35% de estos pacientes debían ser internados en UTI. Es importante tener en cuenta que la obesidad también es un factor de riesgo en la producción de enfermedad cardiovascular, ACV, Diabetes, Hipertensión arterial y hasta algunos tumores, o sea que no es simplemente un problema estético, en esta verdadera pandemia del sobrepeso, existe una real amenaza hacia nuestra salud”.
Liliana Medvetzky, médica especialista en Nutrición del Servicio de Endocrinología, Metabolismo, Nutrición y Diabetes del Hospital Británico coincidió con el experto en relacionar un peor pronóstico para aquellos que tienen esta doble enfermedad: “Las personas con obesidad presentan en general una disminución de la capacidad funcional respiratoria, además de que la obesidad implica para el organismo una situación de inflamación de bajo grado. Si en ese contexto aparece la infección por COVID-19, a la inflamación de bajo grado se le suma una posible tormenta inflamatoria que puede comprometer aún más las defensas contra la infección viral. Además, la obesidad abdominal disminuye los movimientos adecuados del diafragma, por lo que en una situación de internación o ventilación asistida jugaría en contra. Hay estadísticas que muestran a la obesidad como factor de riesgo ante la infección por COVID-19, y en ocasiones, en personas obesas con compromiso pulmonar, la recuperación post COVID resultó más lenta”.
La pérdida de peso sustancial, a través de una cirugía o por un plan intenso de adelgazamiento, puede reducir el riesgo de enfermarse gravemente por COVID-19, encontraron investigadores de la Clínica Cleveland, de los Estados Unidos en un estudio publicado en enero en la revista JAMA Surgery revisada por pares. Entre los resultados más destacados, los investigadores observaron que el descenso pronunciado de peso genera 60% menos de probabilidades de desarrollar complicaciones graves.
El cardiólogo Steven Nissen, autor principal del estudio y director académico del Instituto del Corazón, Vascular y Torácico de la Clínica Cleveland, enfatizó este punto: “Los hallazgos sorprendentes del estudio actual apoyan la reversibilidad de las consecuencias para la salud de la obesidad en los pacientes con COVID-19″. “Este estudio sugiere que un énfasis en la pérdida de peso como una estrategia de salud pública puede mejorar los resultados durante la pandemia de COVID-19 y futuros brotes o enfermedades infecciosas relacionadas”, dijo Nissen.
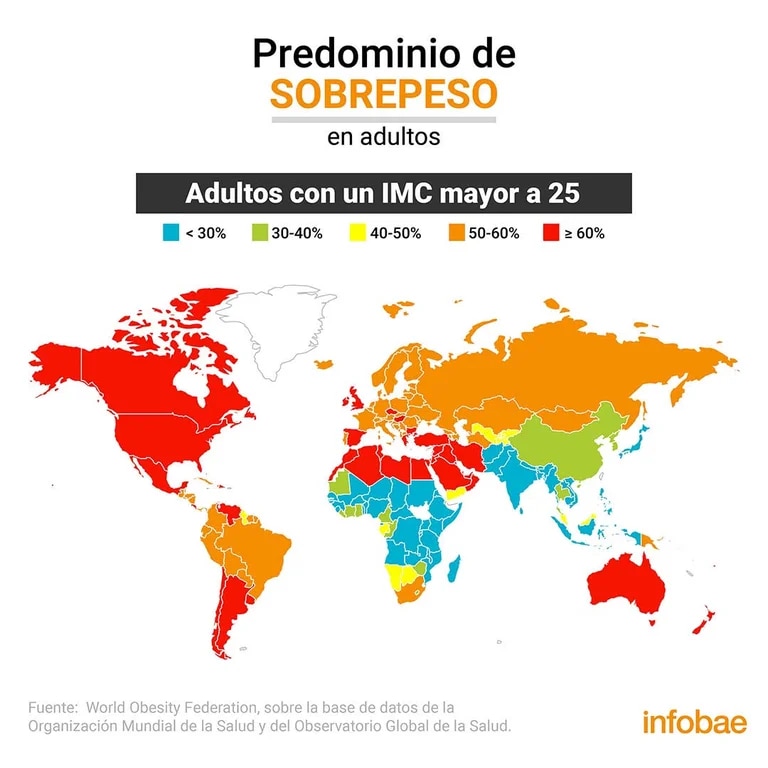
“La obesidad es una condición médica descrita como exceso de peso corporal en forma de grasa. Cuando esta se acumula, puede provocar graves problemas de salud. La prevalencia de la obesidad en todo el mundo continúa aumentando, y ahora se reconoce como uno de los problemas de salud pública más importantes que enfrenta el mundo en la actualidad”, explicó a Infobae la doctora Virginia Busnelli, (MN 110351), médica especialista en nutrición y directora del Centro de Endocrinología y Nutrición CRENYF.
En año 2022, 800 millones de personas en todo el mundo viven con obesidad. Y se espera que la obesidad infantil aumente en un 60 % durante la próxima década, hasta alcanzar los 250 millones en 2030. Las consecuencias médicas de la obesidad costarán más de $ 1 billón de dólares para el 2025. Según la Organización Mundial de la Salud la (OMS) el sobrepeso y la obesidad son el resultado de una suma de múltiples factores; entre ellos, el más importante, el desequilibrio energético entre calorías consumidas (alimentos y bebidas) y las gastadas, es decir: Un aumento en la ingesta de alimentos de alto contenido calórico; y un descenso en la actividad física cotidiana debido a la naturaleza cada vez más sedentaria de muchas formas de trabajo, los nuevos modos de transporte y la creciente urbanización.
El doctor Silvio Schraier Vicedirector de la carrera de Especialización en Nutrición de la Fundación Barceló y médico especialista en nutrición afirmó a Infobae que la obesidad es una enfermedad crónica que debe ser tratada como tal y que” es importante educar y hacer consciente a la sociedad en la importancia de modificar hábitos tanto para prevenir como para tratar”. Asimismo, este padecimiento que implica determinados tabúes y prejuicios, requiere cambios de hábitos alimentarios y estilo de vida (mayor actividad física y horas de sueño adecuadas). En muchas oportunidades hay que utilizar medicamentos específicos y, en casos extremos se indica cirugía bariátrica.
“Como médicos, en ocasiones, tratamos las consecuencias de la obesidad, pacientes con diabetes, hipertensión e insuficiencia cardíaca porque la obesidad no fue tratada primero” agregó Schraier, que resaltó que por ello que es primordial reconocer que la obesidad es una enfermedad que debe ser tratada por médicos especialistas. La OMS, que ha declarado desde 1986 la Obesidad como Pandemia también la presenta como factor de riesgo de padecer otras Enfermedades Crónicas No Transmisibles, como cardiopatías coronarias, accidentes cerebrovasculares, trastornos del aparato locomotor (artrosis) y algunos cánceres cáncer.
El método más utilizado para medir e identificar la obesidad es el índice de masa corporal (IMC) que se calcula como el peso en kilogramos dividido por la altura en metros al cuadrado. “En adultos, el sobrepeso se define como un IMC de 25-29,9 kg/m², mientras que un IMC ≥ 30 kg/m² define la obesidad. Si bien el IMC es una medida simple que es muy útil para las poblaciones, debe considerarse una guía aproximada para predecir el riesgo en las personas. En resumen, el IMC es más útil en una población, no de forma individual”, aclaró Busnelli.
Y agregó: “Otros métodos incluyen la medición de la circunferencia de la cintura, la relación cintura-cadera y la impedancia biométrica. La circunferencia de la cintura (CC) es un método de medición barato y fácil. La circunferencia de la cintura se considera un indicador razonable de grasa intraabdominal o visceral. Esta grasa está estrechamente asociada con un mayor riesgo de comorbilidad. Los puntos de corte del National Institute for Health and Care Excellence (NICE) sugieren que los hombres con CC > 94 cm o las mujeres con CC => 85 cm se consideran en mayor riesgo.
El peligro de desarrollar cuadros graves de COVID-19 se incrementa con cada aumento en el índice de masa corporal (IMC), coinciden los científicos en un nuevo estudio que sugiere que perder peso puede reducir ese riesgo. El IMC permite calcular el peso ideal para cada persona y nos ayuda a detectar si nos encontramos dentro de los valores saludables o no. Es un índice que pretende determinar, a partir de la estatura y la masa de una persona, si su peso se encuentra en un intervalo saludable.
Una investigación de los Centros para el Control y la Prevención de Enfermedades (CDC) de EEUU, señaló que aquellos con el riesgo más bajo de desarrollar cuadros graves, tenían un IMC cerca del umbral entre el peso saludable y el sobrepeso en la mayoría de los casos. Por supuesto, el riesgo aumentaba con un IMC más alto. Otro estudio que analizó los registros de más de 6,9 millones de pacientes en el Reino Unido encontró una relación similar entre el aumento de IMC y la admisión en unidades de cuidados intensivos.
En un reciente estudio de la Universidad de Stanford, los autores concluyeron que “el SARS-CoV-2 puede desencadenar la disfunción del tejido adiposo para impulsar la resistencia a la insulina y los resultados adversos en el COVID-19 agudo”. En tanto, dijeron, otra investigación previa publicada en Cell Metabolism indicó que “el tejido adiposo favorece la infección por el SARS-CoV-2 y la inflamación patógena y puede explicar la relación entre la obesidad y el COVID-19 grave”.
“La obesidad es una enfermedad producida por múltiples causas que afectan el equilibrio neuro inmuno metabólico y psicosocial. El aumento de tejido adiposo produce en el cuerpo un grado bajo de inflamación, pero en forma constante que responde a todas las enfermedades con las que se asocia la enfermedad”, afirma la licenciada Araceli Vallone (MN 9739), nutricionista especialista en obesidad, que sostiene que “la mala alimentación y la falta de actividad física son, sin dudas, dos pilares enormes a la hora de conocer las causas de la obesidad, pero también tenemos que tener en cuenta otros aspectos de la vida como el manejo de las emociones que pueden llevar a comer de más, el estrés y la falta de descanso. Los riesgos que trae a la salud van desde la disminución de la expectativa de vida, insuficiencia renal, aparición de diabetes tipo 2, hipertensión y cáncer, entre otros”.
Controlar el aumento de peso es uno de los factores clave para evitar la diabetes, una enfermedad que afecta a unos 6 millones de personas en España, de las que un 40 % tiene obesidad y un 80 % sobrepeso
El doctor Federico Cuenca Abente (MN 93.175), Co-Director y Fundador de Cliníc Integral, explica que “su diagnóstico se realiza calculando el índice de masa corporal. Conceptualmente, lo que condiciona el riesgo cardiovascular que acompaña a esta enfermedad es la localización o distribución de la grasa, a predominio abdominal. Asimismo, es una enfermedad estigmatizante, donde se responsabiliza y culpabiliza al paciente que la padece, siendo este otro ítem a tratar para lograr el bienestar integral del paciente”.
Al mismo tiempo, Cuenca Abente plantea que “el tratamiento de la obesidad se basa en los cambios de hábitos alimentarios y el ejercicio físico. En ciertas ocasiones, a estos lineamientos, pueden sumarse el tratamiento farmacológico, procedimientos no invasivos (Ejemplo: Balón Gástrico) y la cirugía bariátrica. Cada una de estas opciones terapéuticas, debe conversarse en el equipo tratante”.
Respecto al tratamiento para una persona que tiene obesidad, la doctora Sánchez Calvin (MN 121757), médica especialista en nutrición precisó: “siempre les digo a mis pacientes que mi búsqueda es ser su última nutri y no su última dieta, por eso como profesionales de la salud especializados en nutrición, debemos tener herramientas como la psiconutrición, el mindfuleating, la psicología, la psiconeuroinmunoendocrinología, porque el tratamiento debe ser individual, personalizado e interdisciplinario, aplicado con inclusión y respeto.
Y agregó: “Hoy en día tenemos varios fármacos que podemos usar, pero primero debemos hacer un abordaje integral de nuestros pacientes para estar seguros de que entendieron que cerrar la boca, sobre exigirse, culparse, prohibirse, comer menos y ejercitar más, no son la solución a largo plazo, y que estos fármacos son efectivos si están bien recetados, de forma adecuada y acompañados de cambios duraderos de hábitos y de profesionales de la salud que los supervisen”.
La doctora María Alejandra Rodríguez Zía (MN 70.787) médica endocrinóloga, precisó a Infobae que con la epidemia mundial que tenemos de obesidad, es increíble la relación que estamos viendo entre cómo comemos, cómo engordamos y cómo nuestra microbiota se va alterando y enfermando.
“Una microbiota enferma nos sigue enfermando, por eso está en nuestras manos hacer que esto se revierta. Hay trabajos científicos que demuestran que disminuyendo nuestra ingesta, sencillamente a través de un ayuno entre 1 a 7 días, hay una modificación para bien de la microbiota, produciendo un aumento de las bacterias buenas. Si podemos llegar a una ingesta de menores calorías y mejor calidad de nutrientes, nuestra microbiota se curará. Cuando caemos en la tentación de grandes comilonas, llenas de harinas, dulces, grasa y de alcohol, la microbiota enferma produce inflamación intestinal y arroja a nuestra sangre productos de estas bacterias, que han muerto en nuestro intestino. Hoy se sabe que luego de una gran comilona, se corre el riesgo de intoxicarnos con estas endotoxinas, que pueden producir lesiones cerebrales”, concluyó Rodríguez Zía.
Fuente: Infobae - 7 de Marzo de 2022

